Die Zukunft der Augenhornhautmedizin
Ein verschwommener Blick, wie durch Milchglas: Zellschäden des Augenhornhautendothels, der innersten Schicht der Hornhaut, können mit der Descemet Membrane Endothelial Keratoplasty (DMEK) innerhalb weniger Minuten behandelt werden. Die eigene Hornhaut wird dabei weitestgehend erhalten und nur die defekte innere Zellschicht wird ersetzt. Als eines der ersten Zentren Europas hat sich die Augenklinik Sulzbach auf die schonende lamelläre Transplantationstechnik spezialisiert. Dort wird unter der Leitung von Prof. Dr. med. Peter Szurman mit Hochdruck zu zukunftsversprechenden Innovationen in der Hornhautmedizin geforscht.
Prof. Dr. med. Peter Szurman
ist Chefarzt an der Augenklinik Sulzbach. Er verfügt über umfangreiche operative Erfahrungen im vorderen und hinteren Augenabschnitt und gilt als anerkannter Experte in der minimal-invasiven Augenchirurgie. Auf diesem Gebiet hat er zahlreiche neue Operationsverfahren wissenschaftlich entwickelt und in die Augenchirurgie eingeführt.
Im DGFG Netzwerk wird die DMEK immer häufiger der perforierenden Keratoplastik, also einer Volltransplantation der Hornhaut, vorgezogen. Was sind Gründe dafür?
Die DMEK hat eine große Operation zu einer relativ kleinen umgewandelt. Zum einen ist die Rehabilitationszeit bei der DMEK deutlich kürzer. Zum anderen kommen 80 bis 90 Prozent der Patienten für eine lamelläre Teiltransplantation, also dem Austausch der lediglich erkrankten Schicht der Hornhaut, in Frage.
Die Volltransplantation ist für viele Patienten eine Übertherapie und ich bin sehr froh, dass wir uns davon lösen konnten.
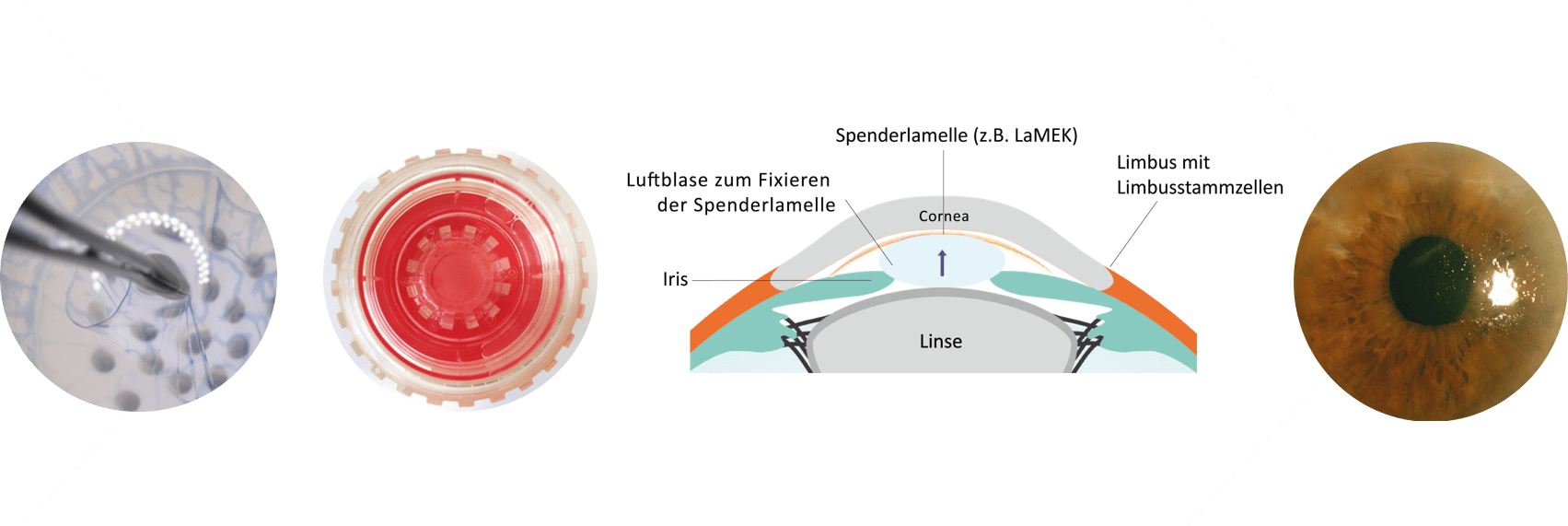
Die zu transplantierende Lamelle ist also nur ein Teil der Spenderaugenhornhaut. Wie gelangen Sie an diese hauchdünne Schicht?
An der Augenklinik in Sulzbach nutzen wir seit 2014 die von uns entwickelte Liquid-Bubble-Präparationstechnik, mit der die Lamelle innerhalb von zwei Minuten aufbereitet werden kann. Das ist extrem Gewebe schonend.
Dabei wird diese Lamelle nicht mit manuellen Instrumenten herunter geschabt, sondern sie wird durch eine Flüssigkeitsblase zwischen dem Hornhautstroma und der zu präparierenden Lamelle einfach hoch gespritzt. Dadurch gibt es eine perfekte Separation genau zwischen den Schichten. Dieses Verfahren hat mehrere Vorteile. So wurde nachgewiesen, dass keine Stromareste mehr an der Lamelle kleben bleiben. Zudem erhöhen wir die Sicherheit der Präparation. Wir haben es schließlich mit einem einschichtigen Endothel zu tun, das wir letztendlich als Transplantationsgewebe haben und das reagiert sehr empfindlich
Einmal jährlich bieten wir einen internationalen Hands-on-Kurs an. So haben wir bereits ungefähr 500 Operateure geschult.
Im letzten Schritt erfolgt dann die Implantation, also das Einsetzen des Implantats. Warum ist das besonders knifflig?
Auch wenn die lamelläre Teiltransplantation zwar kürzer und minimal invasiv ist, ist es umgekehrt so, dass der Aufwand und die Zahl der Operationsschritte zugenommen haben. Allein bei der Implantation benötigt es rund 20 verschiedene aufeinander abgestimmte Schritte. Zum Erlangen des Know-hows sind viel mehr Trainings für eine lamelläre Transplantation als für eine Notfall-Volltransplantation nötig.
Jeder einzelne Schritt muss perfekt sein, weil sich die Fehler nicht nur summieren, sondern potenzieren.
Wie das?
Wenn zum Beispiel die Hornhautschnitte, die Parazentesen, nicht perfekt sind, dann gibt es am Ende der Operation einen Verlust der Luftblase und die Transplantation endet wohlmöglich in einem Desaster. Bei der Iridektomie, also der Eröffnung der Iris, besteht ein Blutungsrisiko. Das ist nicht gigantisch, aber durch feine Fibrinreste in der Vorderkammer kann es zu Verklebungen kommen, die dann die implantierte Lamelle stören. Und deswegen scheuen viele Hornhautoperateure diesen Schritt zur DMEK, wenn sie diese nicht oft genug machen.
Immerhin haben wir es mit Spenderlamellen von Verstorbenen zu tun. Diese Menschen haben sich zu Lebzeiten für die Gewebespende entschieden. Eine Fehlpräparation ist deshalb, wie auch zum Wohle des Patienten nicht vertretbar.
Glücklicherweise liegt unsere Transplantatverlustrate im Promillebereich. Dennoch haben wir nach wie vor mit Gewebe- und Spenderknappheit zu kämpfen.
In den vergangenen fünf Jahren hat sich die Zahl dieser Hornhauttransplantationen in Sulzbach verfünffacht. Wie erklären Sie sich das?
Mit der lamellären Teiltransplantation hat die Augenhornhauttransplantation ihren Schrecken verloren, sodass auch ältere Patienten entspannt zur Transplantation angemeldet werden – jene, die sich sonst vor einem großen Eingriff gescheut hätten. Seitens Ärzten sowie Patienten sind die geringe Operationsdauer und die sehr kurze Einheilphase eine enorme Entlastung. Die Operation am Patienten dauert lediglich zehn bis 15 Minuten, insgesamt sollte der Patient drei bis vier Tage für den stationären Aufenthalt einplanen.
Maßgeblich für den Aufwärtstrend ist auch die Verschiebung der Indikationen, weg von jenen, die immer noch eine Volltransplantation brauchen – hin zu den Indikationen, die mit einer Teiltransplantation gut versorgt sind. Grund dafür ist die Altersverschiebung. Es gibt anteilig immer mehr ältere Patienten, deren häufigstes Krankheitsbild die Fuchs‘sche Endotheldystrophie ist. Diese kann mit der Teiltransplantation behandelt werden. Bei dieser Krankheit trübt sich die Hornhaut immer weiter ein und quillt teilweise auf, was zu wiederkehrenden Entzündungen und im schlimmsten Fall zum Erblinden führt.
Hingegen tritt bei jungen Menschen (20-30 Jahre) am häufigsten der Keratokonus auf, eine krankhafte, kegelförmige Vorwölbung der Hornhaut. Die Sehschärfe nimmt dabei beträchtlich ab.
Zudem wird der Keratokonus als (Voll-)Transplantationsindikation immer seltener. Auch, weil wir durch verschiedene Therapiemöglichkeiten wie dem Crosslinking bereits Frühformen der Erkrankung stoppen und somit bei vielen Patienten die Transplantation als ultima ratio vermeiden können.